Endoprotéza kyčle
Ortopedie
Endoprotéza kyčle
Anatomie
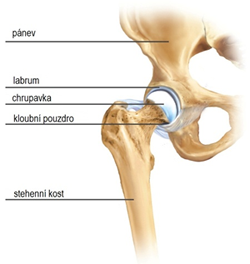
Kyčelní kloub je kulovitý kloub, ve kterém artikuluje pánevní jamka (acetabulum) a hlavice kosti stehenní. Styčné plochy těchto kostí jsou kryty hyalinní chrupavkou. Plochu jamky formuje její kostěná část, na jejíž okraj nasedá chrupavčité labrum. Kyčelní kloub je staticky stabilizován silným kloubním pouzdrem a dynamicky svalovým pláštěm. Důležitými svaly při stání a dopředném pohybu jsou zejména gluteální svaly, iliopsoas a hamstringy. Po přední a zadní straně kloubu probíhají důležité nervy. Po přední ploše kyčelního kloubu probíhají cévy zásobující celou dolní končetinu.
Artróza kyčle (koxartróza)
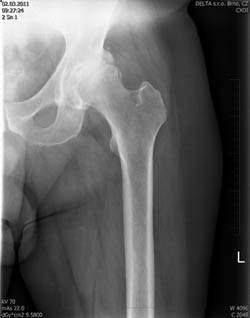
Jedná se o degenerativní nezánětlivé postižení hyalinní chrupavky kyčelního kloubu projevující se zpočátku zejm. bolestmi při pohybu a ztuhlostí kloubů. Později se objevuje bolest klidová. Typickou je též bolest startovací na počátku pohybu a v ranních hodinách. Artróza kyčle postihuje přes 10% populace.
Primární koxartróza – vzniká na podkladě metabolické poruchy chrupavky
Sekundární koxartróza – vyvolávající příčina artrózy není primárně na metabolickém podkladě.
Příčinou může být:
- vývojová dysplazie kloubu
- revmatoidní artritida, Bechtěrevovo onemocnění
- poúrazové postiženístavy po infekčních komplikacích
- stavy po aseptických nekrózách (m. Perthes, kortikosteroidy)
Na rentgenovém snímku se artróza projevuje postupným zužováním kloubní štěrbiny, nárůstem okrajových osteofytů, subchondrální sklerózou, někdy až tvorbou subchondrálních cyst s možností vzniku nekrózy kosti.
Artrózu dělíme dle RTG nálezu na čtyři stádia dle Kellgrena a Lawrence (1957):
- I. stadium: zúžení kloubní štěrbiny mediálně, počátek tvorby osteofytů
- II. stadium: určité snížení kloubní štěrbiny inferomediálně, zřetelné osteofyty
- III. stadium: kloubní štěrbina výrazně zúžena, osteofyty, sklerotické změny detritové cysty, deformace tvaru hlavice i acetabula
- IV. stadium:vymizení kloubní štěrbiny se sklerózou a cystami, pokročilá deformace
Léčba koxartrózy
V počátečních stádiích koxartrózy využíváme především farmakologických a rehabilitačních postupů. Důraz klademe na úpravu sportovních aktivit. Vhodná je zejména cyklistika a plavání. Důležitá je snaha udržet optimální hmotnost pacienta tak, aby nedocházelo k přetěžování nosných kloubů. V medikaci jsou doporučovány léky zejména z řady nesteroidních antiflogistik.
U pokročilejších stádií artrózy kyčle je důležité zhodnocení klinického stavu a zvážení možnosti záchovných operačních postupů. V úvahu připadá artroskopické ošetření femoroacetabulárního impingementu (syndrom narážení kolemkloubních výrustků), případně osteotomie horního konce stehenní kosti.
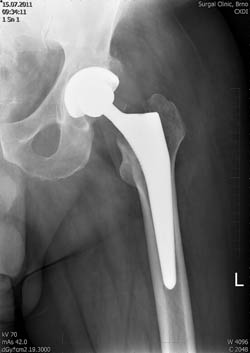
V pokročilém stádiu artrotického onemocnění kyčelního kloubu bývá již často nutné přistoupit k implantaci totální endoprotézy (TEP).
Umělý kloub – aloplastika – totální endoprotéza (TEP)
Aloplastika kyčelního kloubu je náhrada poškozeného kloubu implantátem, kdy nahrazujeme jamku acetabula i hlavici stehenní kosti.
Cementovaná endoprotéza:
- kostním cementem fixovaná polyethylenové jamka
- kostním cementem fixovaný dřík
Hybridní endoprotéza:
- jamka necementovaná – obvykle z titanu
- kostním cementem fixovaný dřík
Necementovaná endoprotéza:
- jamka necementovaná
- dřík necementovaný
Do ukotvené jamky je vložena vložka, která tvoří kluzný povrch, na konus dříku nasazujeme hlavičku endoprotézy. Meteriály, které se užívají k výrobě kluzných povrchů, jsou zejm. CrMoCo ocel, polyetylén, keramika a oxinium.
Předoperační příprava
Pacient před aloplastikou kloubu musí být důkladně předoperačně vyšetřen. Cestou naší Grand Class ambulance provádíme standardní předoperační vyšetření (EKG, laboratorní vyšetření, rentgen srdce a plic), stomatologické vyšetření, gynekologické a urologické vyšetření. V předoperačním období je třeba upravit medikaci léků, které ovlivňují krevní srážlivost. Pacient je vybaven podpažními berlemi a medikamenty pro prevenci trombembolické nemoci.
Operace
Doba, kterou pacient stráví na operačním sále je cca 120 min. Celým pobytem pacienta provází anesteziolog s anesteziologickou sestrou. Ve většině případů je vhodné aloplastiku kyčelního kloubu provádět ve spinální anestezii, tedy ve stavu, kdy je pacient během operace při vědomí. Necitlivá je pouze operovaná končetina. Pro navození příjemné atmosféry jsou pacientům podány uklidňující léky. Pacient může při operaci poslouchat svou oblíbenou hudbu. Samotný operační výkon trvá přibližně 90 min. K náhradě ztráty krve využíváme rekuperace, kdy krev odsávaná z rány je po úpravě opět navracena do krevního oběhu. Mnohdy odpadá nutnost převodů cizí krve či autotransfuzí.
Pooperační doléčení
Z operačního sálu pacient odjíždí na pooperační oddělení (JIP), kde je jeho stav monitorován cca 24 hod. Další léčba již většinou probíhá na standardních a nadstandardních lůžcích našeho zařízení. V celém pooperačním průběhu pacienta navštěvuje zkušený fyzioterapeut, který vede rehabilitaci. Během jednoho týdne bývají pacienti natolik mobilní a soběstační, že mohou být přeloženi na jiné pracoviště. Odstranění stehů rány doporučujeme 12. – 14. pooperační den. Pacienti dochází na naši ambulanci k pravidelným kontrolám 1, 3, 6, 12 měsíců po operaci. V období jednoho roku po implantaci TEP mají možnost doléčení v lázeňském zařízení. Následně jsou pravidelně sledováni v ročním intervalu.
Komplikace a rizika
Komplikace mohou nastat po každé operaci, nicméně se daří snížit jejich počet na minimum moderními technikami , materiály a vysokou specializací lékařů.
Nejčastější komplikací aloplastiky kyčle je sekundární hojení a déle trvající serózní prosak rány. Ve většině případů se tento stav daří zvládnout pravidelnými převazy rány a příp. podáváním antibiotik. Dochází –li k vzestupu zánětlivých parametrů, kultivováno infekční agens, bývá někdy nutné přistoupit k revizní operaci kloubu a sanaci infektu.
K vykloubení TEP dochází zejm. v období do 6 týdnů od implantace TEP. V tomto období ještě nejsou měkké tkány adekvátně zhojeny. Pacienti jsou proto v pooperačním období RHB pracovníky důsledně informováni o polohách, kterým je třeba se v časném pooperačním období vyhnout.